横浜総合病院・横浜市認知症疾患医療センター
長田 乾 先生
スポンサーリンク
脳卒中は、片麻痺や寝たきりの最大の原因疾患。予防が大切
脳卒中とは、「脳出血」、「くも膜下出血」、「脳梗塞」などの脳血管障害の総称です。英語では“Stroke”、すなわち「一撃」という言葉で表現されます。わが国でも、東北地方や北海道では、脳卒中に罹患することを「中る(アタル)」といいます。
脳卒中は、1951年から1980年まで、約30年間にわたってわが国の死因の第1位を占めていました。欧米各国と比較しても多く、とくに40代から60代の働き手世代に多発していたことから、脳卒中は日本の国民病とまでいわれたことがあります。
その後、脳卒中による死亡は減少に転じ、がんや心臓病に次ぐ死因の第3位となり、最近では肺炎や老衰と並んで死因の第4位にあります[図1]。その背景には減塩食の普及や高血圧治療、さらには急性期治療の進歩などがあり、これらによってこの40年間で脳卒中による死亡は減少し、脳卒中は軽症化したと見なされています。
しかし、脳卒中は現在でも片麻痺(半身不随)や寝たきりの最大の原因疾患であり、さらなる予防が重要です。

スポンサーリンク
脳梗塞、脳出血、くも膜下出血の順に多く、いずれも再発しやすい
日本脳卒中データバンク2021によると、脳卒中全体の71.6%が脳梗塞で、脳出血は15.7%、くも膜下出血は3.5%を占めます[図2]。脳梗塞と脳出血は男性が全体の6割ですが、くも膜下出血は逆に女性が7割を占め、くも膜下出血は女性に多い病気といえます。平均発症年齢は、脳梗塞が75.4歳、脳出血が70.7歳、くも膜下出血は64.6歳と報告されていますが、いずれの病型も、女性は男性よりも高齢で発症する傾向にあります。

脳出血
脳出血は、脳の深部を走る細い動脈が突然破れることにより、脳の中で出血する病気です[図3]。高血圧や動脈硬化により細い血管が脆くなることが原因であることから、「高血圧性脳出血」ともいわれます。脳出血では、脳の中に流れた血液が塊(血(けっ)腫(しゅ))となって神経細胞を圧迫することで、片麻痺や半身の感覚障害などの障害を引き起こします。

くも膜下出血
くも膜下出血は、脳動脈にできた血管の瘤(こぶ)(動脈瘤(りゅう))が突然破れることにより、脳の表面を覆う「くも膜」という薄い膜の下に出血する病気で、多くの場合、発症時に激しい頭痛を伴います[図4]。急性期の死亡率は3割といわれますが、3割は片麻痺などの後遺症を残さずに回復すると考えられています。

脳梗塞
脳梗塞は、脳の動脈が詰まって神経細胞に血液が届かなくなり、神経細胞が死滅(壊(え)死(し))する病気で、そのメカニズムから「ラクナ梗塞」、「アテローマ血栓性脳梗塞」、「心原性脳塞栓」の3つの病型に分類されます。また、脳梗塞と同じ症状が出現して24時間以内(多くはごく短時間)に回復して消失する状態を「一過性脳虚血発作(TIA)」と呼びます。TIAは、数日以内に本格的な脳梗塞を起こす前兆と考えられています。
ラクナ梗塞は、脳深部の穿(せん)通(つう)枝(し)と呼ばれる細い血管が閉塞して直径15ミリ以下の小さな脳梗塞を起こす病気で、高血圧が主たる原因と考えられています[図5]。
一方、アテローマ血栓性脳梗塞は、主幹動脈と呼ばれる比較的太い血管の壁にできるコレステロールの塊(アテローマ)が大きくなることで、血管が狭窄(きょうさく)・閉塞して脳梗塞を生じる病気で、高血圧に加えて糖尿病や高脂血症が危険因子と考えられています[図5]。
心原性脳塞栓は、心房細動などが原因で心臓内に形成された血栓が、血流に乗って脳血管まで運ばれ、脳血管を閉塞することによって脳梗塞を起こす病気です[図5]。比較的太い血管が突然に閉塞するので広い範囲に脳梗塞を起こすことが多く、突然に意識を失うことから「ノックアウト型脳梗塞」とも呼ばれ、重症の後遺症を生じることも多いことが特徴です。

そして、脳卒中にはかなりの頻度で再発が見られます。秋田県脳卒中発症登録研究によると、脳卒中を発症してから10年間で、脳梗塞では21.7%、脳出血では17.2%、くも膜下出血では9.4%が再発することから、再発予防も大変重要です[図6]。

“危険因子”の治療・改善が、脳卒中予防につながる
脳卒中には、加齢、脳卒中の家族歴、高血圧、糖尿病、高脂血症、動脈硬化、メタボリックシンドローム、慢性腎臓病、過度の飲酒、喫煙、運動不足などの危険因子があります[図7]。これらのうち、加齢、家族歴、遺伝子異常、脳卒中の既往歴などは修正困難な危険因子ですが、高血圧、糖尿病、高脂血症、心房細動、肥満、メタボリックシンドローム、慢性腎臓病、喫煙、過度の飲酒、脱水などは修正可能な危険因子で、こうした危険因子をしっかり治療・改善することが、脳卒中の予防につながります。

2003年に日本脳卒中協会が作成した「脳卒中予防十か条」では、脳卒中の主要危険因子である高血圧、糖尿病、不整脈(心房細動)、喫煙、過度の飲酒、高コレステロール血症に対する注意を喚起し、高血圧、糖尿病、高コレステロール血症を予防するための塩分・脂肪分控えめの食事、適度な運動、肥満を避けることを勧めています。そして最後に、万が一発症した場合の救急対応の必要性を謳っています[図8]。

また、修正困難な危険因子についてですが、秋田県脳卒中発症登録研究によれば、脳梗塞の発症リスクは30代を基準にすると、60代で約20倍、70代で約40倍、80代では約50倍まで跳ね上がることが明らかにされています[図9]。脳出血やくも膜下出血と比べると、脳梗塞は加齢の影響が大きいことから、加齢に伴う動脈硬化や合併症をしっかり治療することの重要性が再認識されます。

高血圧や糖尿病など、修正可能な危険因子について理解を深めよう
ここからは、修正可能な危険因子のうち、「高血圧」、「糖尿病」、「高脂血症」、「肥満」、「喫煙」、「過度の飲酒」について、もう少し詳しく解説していきます。
①高血圧
高血圧は“サイレントキラー”と呼ばれ、脳卒中の最大の危険因子です。高血圧を長期間放置することで脳血管の動脈硬化が進行し、脳卒中につながります。
血圧は、「収縮期血圧」と「拡張期血圧」の高さによって、「正常血圧」、「正常高値血圧」、「高値血圧」、「I度高血圧」、「II度高血圧」、「III度高血圧」に分類されますが、血圧が上昇するに従って脳卒中発症リスクも上昇します。秋田県脳卒中発症登録研究によれば、正常高値血圧でも、脳梗塞の発症リスクは1.4倍、脳出血は2.2倍、くも膜下出血は2.8倍に上昇します[図10]。また、脳梗塞に比べて、脳出血とくも膜下出血の発症リスクは、血圧上昇により大きく影響されます。

高血圧の降圧目標は130/80mmHg未満に設定されています。この数値は、海外の研究において、収縮期血圧120mmHg未満を目標に治療した厳格治療群で、140mmHg未満を目標に治療した標準治療群よりも脳卒中や心筋梗塞などの発症が抑えられたことが根拠となっています。さらに、高齢になってからではなく、30代、40代の若い頃から血圧を厳格に治療することで、脳卒中や心筋梗塞の予防効果も高まります。
また、日本高血圧学会では、正常高値血圧の段階から、減塩食、野菜や果物の積極的摂取、適正体重の維持、運動習慣、節酒、禁煙など、生活習慣の修正を行うことを推奨しています。
②糖尿病
糖尿病を放置すると3大合併症(糖尿病性網膜症、糖尿病性腎症、糖尿病性末梢神経障害)を起こしやすくなることはよく知られていますが、糖尿病が脳梗塞の発症リスクを高めることが明らかになり、現在では、脳梗塞は「糖尿病の第4の合併症」といわれています。
わが国で行われた疫学研究では、糖尿病があるとラクナ梗塞、アテローマ血栓性脳梗塞、心原性脳塞栓脳梗塞のすべての病型の発症リスクが高くなり、この傾向は特に女性で顕著でした[図11]。一方、脳出血やくも膜下出血の発症リスクに対しては、糖尿病の影響は確認されませんでした。したがって、健康診断などで血糖値が高めと指摘される「糖尿病予備軍」の段階で、糖尿病への進行を防ぐことが重要です。

③高脂血症
高脂血症、すなわち高コレステロール血症は、心筋梗塞と比較してその影響は小さいものの、脳梗塞の危険因子と考えられています。海外の研究では、総コレステロールの上昇はラクナ梗塞とアテローマ血栓性脳梗塞の発症リスクを高める一方で、脳出血の発症に対しては抑制的に影響することが示されています[図12]。

かつてわが国で脳卒中が死因の第1位を占めていた頃は、低たんぱく食、低脂肪食に起因する低コレステロール血症により血管壁が脆くなったところに、塩分の多い食事に関連した高血圧が加わり、脳出血が多発したと考えられています。その後わが国では欧米型の高たんぱく食、高脂肪食に、減塩が推進されたことにより脳出血が軽症化した可能性が考えられます。こうしたことから、血清コレステロールの著しい低下は、脳出血のリスクとなることが示唆されます。
④肥満
中年期の肥満は、脳卒中や心血管疾患の危険因子と見なされています。
BMI(Body Mass Index)は、身長と体重から肥満度を評価する目安で、20-25が標準体重とされ、30以上は肥満と判定されます。わが国で行われた疫学研究によれば、BMI:23-25を基準として7段階で評価すると、BMIが27以上になるとラクナ梗塞の発症リスクが高まります[図13]。この傾向は、アテローマ血栓性脳梗塞や心原性脳塞栓、さらには脳出血やくも膜下出血にも当てはまるので、脳卒中予防には、中年期に適正体重を維持することが大切です。

なお、運動不足は血圧上昇や肥満の原因になり、心筋梗塞、脳卒中、さらには認知症の危険因子とされます。最近発表されたカナダの研究では、余暇時間にコンピュータを操作したり、ビデオを鑑賞したり、読書するなど椅子に座って過ごす時間が長いと、60歳未満の比較的若い世代では、脳卒中のリスクが大幅に上昇することが示されました[図14]。50代から60代は、全世代の中でメディアに接続する時間が最も長いことから、この年代から散歩など軽い運動を含めて運動習慣を身に付けることが、脳卒中予防につながります。

⑤喫煙
喫煙は、心筋梗塞や脳卒中の危険因子です。日本人の男女約4万人を11年間追跡した研究では、タバコをまったく吸わない人に比べて、喫煙者の脳卒中発症リスクは男性で約1.3倍、女性で約2.0倍高まることが示されました[図15]。女性の喫煙者の割合は6%と、男性の53%に比べると少ないですが、脳卒中発症への喫煙の影響は、男性よりも強い傾向にあります。喫煙者が途中から禁煙することで、脳卒中発症リスクが下がることから、喫煙者に対しては禁煙を強く勧めます。

⑥過度の飲酒
「酒は百薬の長」ともいわれますが、飲み過ぎは心筋梗塞や脳卒中のリスクになります。
飲酒量を議論するときには、国際的には飲酒量を純アルコールに換算して「ドリンク」という単位で表します。国際的には1ドリンク = アルコール10gという基準量が用いられます。
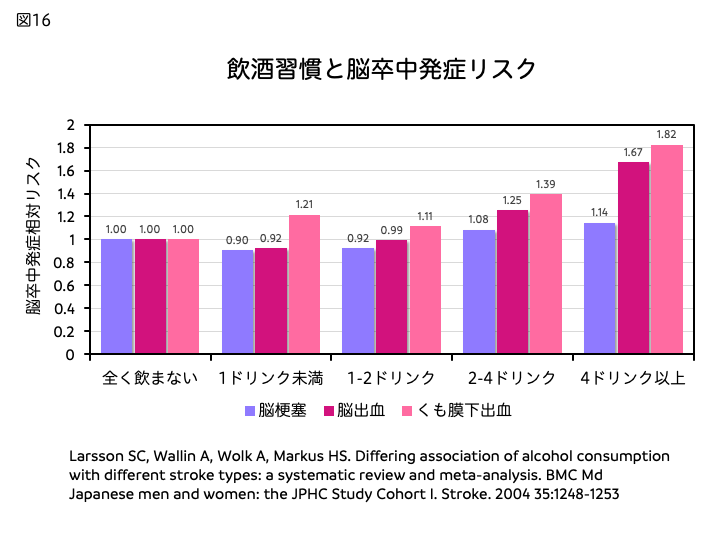
飲酒と脳卒中発症の関連性を調査した海外のメタ解析では、飲酒量の程度を、少量(1日1ドリンク未満)、中等量(1日1~2ドリンク)、多量(1日2~4ドリンク)、大量(1日4ドリンク以上)の4段階で比較すると、少量や中等量では、まったく飲まない集団と比較して脳梗塞発症リスクがわずかながら低下する傾向が見られ、飲酒量がそれ以上多くなるとリスクが高まることが示されました[図16]。これに対して、くも膜下出血の発症リスクは飲酒量が増えるにしたがって、段階的に上昇することが明らかになりました。
以上、解説しましたように、修正困難な危険因子である高血圧、糖尿病、高脂血症、心房細動、肥満、メタボリックシンドローム、慢性腎臓病、喫煙、過度の飲酒、脱水などをしっかり管理・治療することが、脳卒中の予防につながります。普段の生活において、できることから心がけてみてください。























